DMAE: Degeneración macular asociada a la edad
Experiencia de nuestros pacientes:
Los rayos de luz entran en el ojo a través de la cornea pupila y cristalino. Estos rayos convergen en la retina que es el tejido nervioso sensible a la luz y que está en la parte posterior del ojo. En la retina podemos distinguir dos áreas: la parte periférica que se encarga de la visión periférica o lateral, y la zona central o mácula que se encarga de la visión mas fina. La macula es responsable de la visión central reconociendo detalles con claridad permitiendo realizar actividades como leer, reconocer las caras o las monedas.
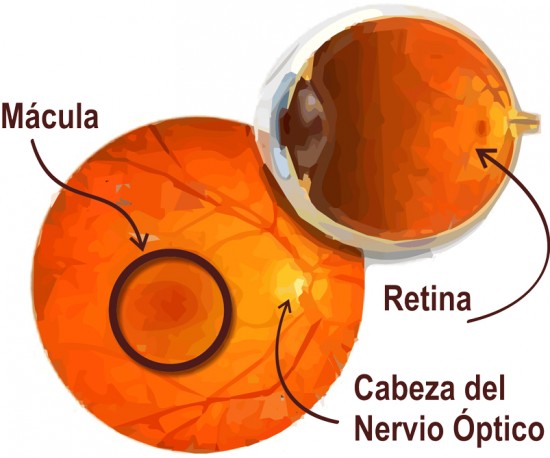
En la DMAE se afecta la mácula y cuando esta no funciona bien, se traduce en una visión borrosa o mancha central que impide ver las cosas a las que miramos directamente y a menudo se asocia distorsión en la visión.
¿Qué es la DMAE? ¿Es muy frecuente?
La degeneración macular asociada a la edad (DMAE) es una enfermedad crónica y degenerativa que afecta a la macula y que por lo tanto impide la correcta visualización de la zona central y del detalle de los objetos, es decir se ve el bulto, pero no se puede leer, reconocer caras o monedas. No se conocen las causas exactas de la degeneración macular, pero está claro que la enfermedad está relacionada con la edad.
En España se estima que un 10,3% de la población mayor de 65 años padece formas incipientes de DMAE, que no afectan aún a la visión, y un 3.4% formas avanzadas con pérdida importante de visión, lo que corresponde a un total de algo más de 1.000.000 de personas afectadas por esta patología. Dicho de otra forma, aproximadamente 1 de cada 7 españoles de esta edad padece DMAE en alguna de sus formas.
Factores de riesgo
Existen otros factores asociados al desarrollo de la DMAE, algunos de ellos evitables:
-
Estrés oxidativo: A través de la vida y como resultado de la actividad metabólica, el cuerpo produce unas moléculas pequeñas llamadas radicales libres. Los radicales libres afectan a nuestras células, dañándolas ocasionalmente. Por eso hacer dieta rica en antioxidantes (frutas, verduras o pescados grasos) la previene.
-
La herencia, es decir tener familiares que padecen o han padecido DMAE, es otro factor de riesgo
-
El tabaquismo
-
La hipertensión arterial
La obesidad y niveles altos de colesterol también podrían acarrear un mayor riesgo de DMAE.
Tipologías:
Fondo de ojo y retina normales:
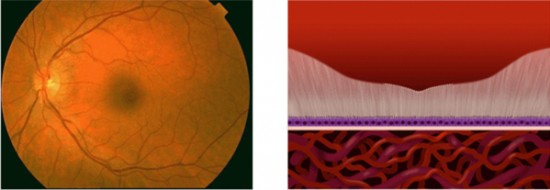
Fase precoz o inicial de la enfermedad: DRUSAS.
Los pacientes que están en esta fase precoz o inicial de la enfermedad pueden presentar cambios por el envejecimiento consistentes en la aparición de unos depósitos amarillentos en el fondo de ojo que llamamos DRUSAS, pero a pesar de ello van a conservar buena visión. Pero estos pacientes con drusas que son ese 1 de cada 10 mayores de 65 años, tienen riesgo de perder visión si la enfermedad avanza hacia formas atróficas o hacia formas húmedas.
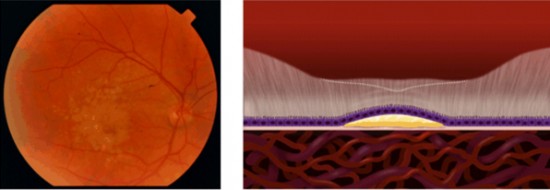
Formas avanzadas secas o atróficas:
En las formas avanzadas secas o atróficas se pierde visión por una muerte progresiva pero normalmente muy lenta de las células del área macular, por lo que para que haya pérdida de visión por atrofia de la retina los pacientes suelen tener más de 80 años.
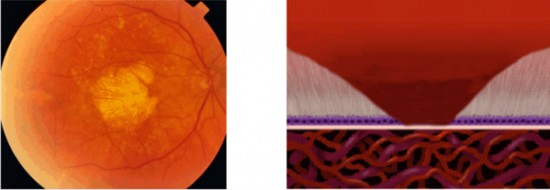
Avanzada húmeda o exudativa:
La otra posibilidad es que evolucionen hacia una DMAE avanzada húmeda o exudativa que consiste en la aparición de un ovillo de vasos anómalos debajo de la retina, que se asocia con hemorragias y salida de líquido a su alrededor, lo que la daña mucho más rápidamente la retina de lo hacen las formas atróficas. Afortunadamente, aunque esta es la forma más frecuente y grave de DMAE avanzada, tenemos tratamientos para detener la evolución de la enfermedad.
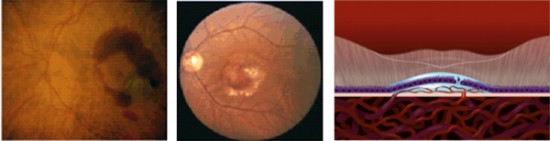
Síntomas y exploración:
La DMAE siempre es bilateral, pero puede afectar en sus formas avanzadas primero a uno y luego a ambos ojos. Si un solo ojo es afectado por la enfermedad, el otro ojo tiende a compensar la visión, por lo cual es posible no notar cambios en la visión. Además, en las formas iniciales de la enfermedad, las personas pueden no ser conscientes de que tienen degeneración macular hasta que notan leves cambios, como necesidad de luz más brillante para ver de cerca, sensación de que los colores parecen menos intensos o brillantes, o dificultad para la adaptación a la luz (por ejemplo, entrar a una habitación con poca luz desde la calle).
Los síntomas de DMAE avanzada húmeda son visión distorsionada (las líneas rectas aparentan ser onduladas, torcidas o irregulares), presencia de manchas oscuras de color gris o zonas oscuras en el campo central de la visión que no se mueven y perdida de la visión central. Todo ello dificulta mucho la lectura, el reconocimiento de caras o monedas con el ojo afecto.
Debido a que la degeneración macular incipiente e incluso la atrófica pueden transformarse en húmedas, es conveniente que estos pacientes se auto-exploren con la rejilla de Amsler (ver consejos prácticos), ya que cuanto antes se haga el diagnostico de DMAE húmeda, mejor será el resultado del tratamiento.
Diagnóstico:
El diagnóstico de DMAE se realiza mediante la exploración de la retina. Para ello el oftalmólogo dilatara las pupilas con gotas para los ojos y examinara al paciente con aparatos que le permitan ver la retina y otras áreas en la parte posterior del ojo. En algunas ocasiones es necesario realizar “fotografías” especiales de la retina como la tomografía de coherencia óptica (OCT) o la angiografía con colorantes (fluoresceina o indocianina) que se inyectan en la vena del brazo.
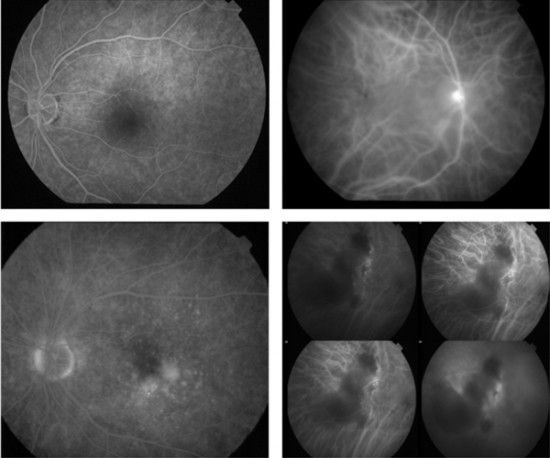
Fluoresceína a la izda e Indocianina a la dcha (arriba normal y abajo DMAE húmeda)
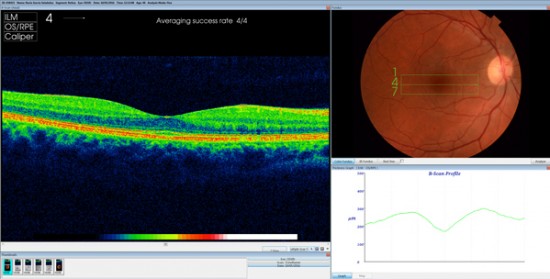
OCT normal.
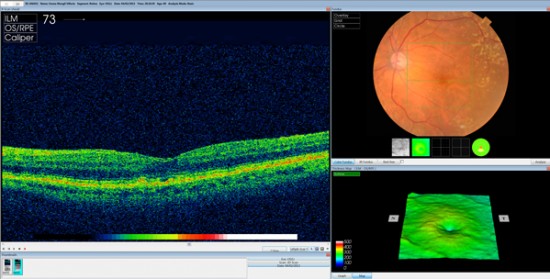
OCT con drusas.
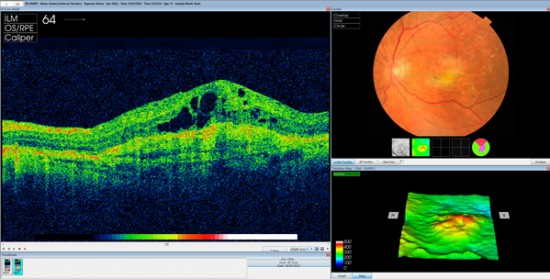
OCT con DMAE húmeda.
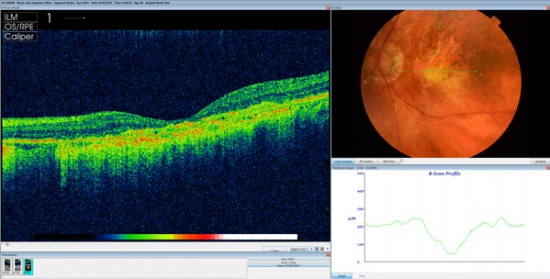
OCT con DMAE atrófica.
Terapias:
Las formas incipientes y las atróficas o secas de DMAE no tienen tratamiento, pero algunas personas pueden beneficiarse con un régimen especial de vitaminas.
Por su parte, el tratamiento habitual de la DMAE húmeda es a base de fármacos inyectados en el ojo (inyecciones intravítreas). Estos fármacos son normalmente sustancias que bloquean el llamado “factor de crecimiento endotelial vascular” o VEGF por lo que se denominan fármacos Anti-VEGF. El VEGF favorece la formación de vasos anormales e induce la salida de líquido de estos vasos dando lugar a una “hinchazón” de la retina. Bloquear este factor con los fármacos Anti-VEGF puede ralentizar la perdida de visión y, en algunos casos, puede mejorarla. El oftalmólogo determinara cuantas inyecciones necesitara el paciente y con qué frecuencia. Las inyecciones se ponen con anestesia local (gotas de anestesia). Estas inyecciones no curan la enfermedad ni devuelven la visión perdida y en algunas ocasiones, a pesar del tratamiento, se sigue perdiendo visión.
Como todos los tratamientos, las inyecciones de anti-VEGF tienen posibles efectos secundarios, riesgos y complicaciones: la mayoría de veces son complicaciones menores como dolor ocular, enrojecimiento ocular, hinchazón, visión de moscas volantes, aumento de la tensión ocular. Excepcionalmente puede tener complicaciones mas graves como desprendimiento de retina, complicaciones retinianas, corneales, hemorragia intraocular, infección intraocular.
Aunque es muy raro, es posible que personas que reciben fármacos anti-VEGF puedan desarrollar accidentes cerebrovasculares (ictus) o infarto de miocardio. El paciente debe comunicar a su oftalmólogo, si ha sufrido infarto o ictus en los últimos meses.
Consejos prácticos:
-
Deje de fumar.
-
Siga una dieta rica en antioxidantes: en vegetales, frutas, granos enteros, semillas y nueces; y pobre en grasas animales.
-
Cuide su Tensión Arterial.
-
Realice visitas al oftalmólogo de manera periódica a partir de los 55-60 años, sobre todo si tenemos algún antecedente familiar que haya padecido la enfermedad.
-
Protéjase de la radiación ultravioleta utilizando gafas de sol.
-
Si ha sido diagnosticado de DMAE intermedia (Drusas) utilice la rejilla de Amsler 1 o 2 veces a la semana con cada ojo por separado.
Rejilla Amsler:
Para usar la cuadricula, asegúrese de que haya buena luz y usando las gafas de cerca, manteniendo la grafica a unos 30 centímetros.
- Cúbrase un ojo.
- Mire directamente al punto central con el ojo descubierto y mantenga el ojo enfocado en el.
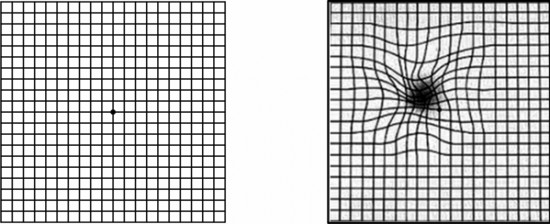
Rejilla vista normalmente, izquierda, y con distorsión a la derecha.
- Mientras mira directamente al punto central, observe si todas las líneas de la cuadricula son rectas o si hay áreas que estén distorsionadas, borrosas u oscuras.
- Repita el procedimiento con el otro ojo.
- Si alguna parte de la cuadricula se ve ondulada, borrosa u oscura, pongase en contacto con su oftalmologo.
El IOBA, en qué nos diferenciamos:
En el IOBA tenemos una unidad de Baja Visión y Rehabilitación visual para aquellos pacientes que ya han perdido su visión y no pueden mejorar con tratamientos médicos.
La DMAE no causa ceguera total ya que la visión periférica se sigue manteniendo en mayor o menor medida. Sin embargo, puede disminuir o dañar completamente la visión central impidiendo conducir, leer y reconocer las caras de la gente entrando produciendo una Ceguera Legal y/o Baja Visión. En casos avanzados es recomendable consultar con un especialista en baja visión y rehabilitación que puede ayudar a a encontrar y aprender maneras de adaptarse a una visión reducida y permitir realizar tareas que a priori parecen imposibles.
Pruebas de Baja Visión:
El objetivo de realizar las pruebas de Baja Visión no es devolver la visión que tenía antes de la enfermedad, sino que vamos a tratar de exprimir al máximo de obtener el máximo rendimiento de la visión que aún conserva, utilizando para ello ayudas específicas en función del grado de pérdida visual y de las actividades que pretenda realizar.
Existen una enorme variedad de ayudas de baja visión tanto para visión de lejos como de cerca. Telescopios, microscopios, telelupas, lupas, lupas con luz, lupas electrónicas, etc…
Filtros selectivos:
Los filtros selectivos son unas lentes especiales muy útiles en pacientes con DMAE, ya que realizan la doble función de prevención de reacciones oxidativas desencadenantes de la DMAE y al mismo tiempo mejoran el contraste.
Existen filtros selectivos de muchos tipos y que cubren cualquier graduación que se precise.
Unidad de Fenotipado y Diagnóstico Genético
En el IOBA tenemos una unidad de Fenotipado y Diagnóstico Genético que está en condiciones de contribuir a la investigación, al diagnóstico clínico y al manejo de los pacientes con enfermedades hereditarias de la retina, así como servir de centro de referencia para otros oftalmólogos y retinólogos no expertos en esta patología, ya que la Unidad es referencial.
Población a la que va dirigido el servicio:
-
El servicio se ofrecerá directamente a los pacientes y sus familias.
-
También podrán solicitar orientación los Oftalmólogos, Genetistas u otros facultativos (fundamentalmente en España, pero se oferta también a Sudamérica y otros países de habla no española) a través de la aplicación de telemedicina del centro.
-
Se oferta el servicio también como segunda opinión o para la realización de aquellas pruebas de las que otros profesionales no dispongan.
